痛風治療薬と「精子力」
尿酸は、遺伝情報の根源物質である核酸を構成する主成分であるプリン体の最終代謝産物です。あらゆる食べ物に含まれているもので、毎日一定量が作られ、主に腎臓から排泄されます。この生産と排泄のバランスが崩れて、血中の尿酸量が増加して正常範囲を超えた状態を、高尿酸血症と呼んでいます。
尿酸は濃度が高くなると、腎臓や関節に析出して、腎障害・尿路結石・関節炎を引き起こします。
特に、足の親指の付け根の関節炎は、突然の激痛を伴うために、痛風(gout)と呼ばれています。現在、痛風と高尿酸血症はほぼ同義語として、用いられていることが多いようです。
痛風は、中年以降の病気と思っていませんか?
高尿酸血症の男性の割合は、20歳以上では25%以上であり年齢によりあまり変化していないのです(画像をクリックして拡大・Table 1)。
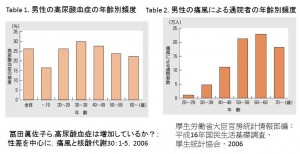
しかし、通院している人の割合(治療している人)は40歳以上で急増するために「中高年の病気」といった印象をもたれるのでしょう(画像をクリックして拡大・Table 2)。
Table 2013.8.4
しかし、よく見ると30-39歳でも5万人の通院患者がいることが判ります。これらの患者さんには、何らかの治療薬が処方されていることになります。
どのような薬が用いられるのでしょうか?
痛風発作時と痛みはないが、血中の尿酸値は高い高尿酸血症の治療に分けて考えましょう。
痛風発作の前兆期には、コルヒチン1錠(0.5mg)を用い、発作を抑え、痛風発作が頻発するときは、コルヒチン1日1錠を連日服用する「コルヒチンカバー」が有効であるとされています。発作の極期には非ステロイド抗炎症薬(NSAID)が有効です。
高尿酸血症の治療には、尿酸排泄促進薬のプロベネシド(ベネシッドR)・プコローム(パラミジンR)・ベンズプロマロン(ユリノームR等)と尿酸生成抑制薬のアロプリノール(ザイロリックR等)とフェブキソスタット(フェブリックR)があります。
さて、この痛風(高尿酸血症)の治療薬は、精子に悪影響を及ぼすのでしょうか?
尿酸排泄促進薬や尿酸生成抑制薬には、その作用機序から精子への影響はないものと考えられています。
コルヒチンに関しては、高濃度のコルヒチンは微小管の抑制作用により細胞分裂を阻害し,また胎盤通過性を有するため,精子に対する影響,不妊や妊娠中の胎児奇形の問題も懸念されると、添付文書上は警告されています。
さて、この根拠の文献を見てみますと、1972年にMerlinがコルヒチン0.6mg/日を3年間継続した無精子症患者で、コルヒチンを中止すると3ヶ月で精液所見が正常になり、再度コルヒチンを投与すると無精子になったという1例報告が端緒になっています。(Merlin, HE. Azoospermia caused by colchicine. A case report. Fertil. Steril. 23: 180-181, 1972)。これは、4年後にBremmerらの、健常ボランティア7人に対して、コルヒチンを4-6ヶ月投与したが、精液所見には変化が無かったとする論文で、否定されています。(Bremmer, WJ, et al. Colchicine and testicular function in men. N Engl. J.Med. 294: 1384-1385, 1976)
さらに、540人のコルヒチンを使用している若年者の精液検査で、精液所見の悪化はなかった事が報告されています。(Ye, TF. The efficacy of colchicine prophylaxis in articular gout. A reappraisal after 20 years. Arthritis Rheum. 12: 256-264, 1982)
これ以前に物議をかもした、コルヒチン治療を受けていた男性に生まれた2例の染色体異常児(trisomy)のLancetへの報告がありますが、これも因果関係は否定的です。(Ferreria, NR, et al. Trisomy after colchicine therapy. Lancet ii, 1304-1305, 1968)
もう少し最近の論文では、やはりコルヒチン治療を受けている2例の患者さんの精子の染色体構成を調べています(3 color FISH法で、精子のX染色体・Y染色体・18番染色体を染め分ける)。結果は、染色体数の異常の割合(aneuploidy)が一人の長期コルヒチン治療患者(後述するFMF患者)で妊孕性の確かめられた男性の精子(1.9%)よりも、高い(9.1%)ことが示されています。しかしながら、同じ施設でおこなった、精子濃度が低く運動率も低く正常形態精子の割合が低い患者さん(oligoasthenoteratozoospermia:OAT)の精子の染色体数の異常の頻度(7.4%)と比べれば、同程度であったと報告しています。つまり、これらの患者さんの精子に見られた染色体数の異常は、コルヒチンが作用したわけでは無く、精子形成の悪い患者さんに共通な現象であるということです。 (Kastrop P, et al. The effect of colchicine treatment on spermatozoa: a cytogenetic approach. J Assist Reprod. Genet. 16: 504-507, 1999)
それでは、このほかにコルヒチンが使われる病気があるのでしょうか?
家族性地中海熱とベーチェット病があります。
家族性地中海熱は、周期的に繰り返される発熱と、胸部、腹部の痛み、関節の疼痛と腫脹を特徴とする病気です。この病気は、地中海沿岸地域の中近東のユダヤ人、アラブ人、アルメニア人に多い病気ですが、日本人でも発症することが分かっています。
家族性地中海熱(Familial Mediterranean Fever: FMF)は周期性発熱、漿膜炎を主徴とする遺伝性自己炎症疾患です。日本では、2009年度の全国調査で、約300名の患者さんがいると推定されています。治療には、コルヒチンが有効で1錠(0.5mg)/dayを分2-1で開始して、無効な場合は、1日1.5mg/dayまで増量します。( 家族性地中海熱診療ガイドライン2011 暫定版)
この病気の場合は、発症年齢が生殖年齢と重なるために、コルヒチンの精子形成に対する作用が懸念されました。しかし、精巣の血管へのアミロイド沈着が精子形成障害の原因とされています。(Haimov-Kockam R, et al. The effect of colchicine treatment on sperm production and function: a review. Human Reprod. 13: 360-362, 1998)
ベーチェット病
ベーチェット病(Behcet’s disease)とは、口腔粘膜のアフタ性潰瘍、外陰部潰瘍、皮膚症状、眼症状の4つの症状を主症状とする慢性再発性の全身性炎症性疾患です。日本をはじめ、韓国、中国、中近東、地中海沿岸諸国によくみられ、シルクロード病ともいわれます。日本では北海道、東北に多く、北高南低の分布を示します。日本で治療中の患者さんは17000人以上です。男女とも20~40歳に多く、30歳前半にピークを示します。発作予防には、コルヒチン0.5-1.5mgが用いられますが、不十分な場合にはシクロスポリンを使用します。(画像をクリックして拡大・Table 3)

table 3 2013.8.4
この病気の場合も、発症年齢が生殖年齢と重なるために、コルヒチンの精子形成に対する作用が懸念されました。しかし、ベーチェット病そのものによる血管炎や精巣上体炎が、精液所見の悪化に繋がっていると考えられています。(同上論文)
◎難病情報センターのホームページ「ベーチェット病」
◎厚生労働科学研究費補助金・難治性疾患克服研究事業「ベーチェット病に関する調査研究」
結局は、高尿酸血症・痛風の治療薬は、「精子力」に影響しない。
しかし、その原因疾患によっては、「精子力」を低下させてしまう、と言う結論です。
コメントを残す
最新の投稿
月別投稿記事
- 2025年5月 (1)
- 2022年8月 (1)
- 2022年4月 (1)
- 2022年1月 (1)
- 2021年12月 (2)
- 2021年11月 (1)
- 2021年9月 (2)
- 2021年7月 (5)
- 2021年6月 (5)
- 2020年5月 (3)
- 2020年3月 (1)
- 2020年2月 (1)
- 2020年1月 (1)
- 2019年10月 (2)
- 2019年9月 (3)
- 2019年7月 (1)
- 2019年2月 (1)
- 2018年11月 (1)
- 2018年10月 (2)
- 2018年9月 (1)
- 2018年7月 (1)
- 2018年4月 (1)
- 2018年3月 (6)
- 2018年2月 (1)
- 2018年1月 (1)
- 2017年11月 (2)
- 2017年9月 (4)
- 2017年8月 (16)
- 2017年7月 (4)
- 2016年12月 (1)
- 2016年10月 (3)
- 2016年7月 (3)
- 2016年5月 (1)
- 2016年4月 (1)
- 2016年3月 (4)
- 2016年2月 (3)
- 2015年12月 (1)
- 2015年11月 (4)
- 2015年9月 (2)
- 2015年8月 (2)
- 2015年7月 (3)
- 2015年6月 (2)
- 2015年5月 (2)
- 2015年4月 (1)
- 2015年3月 (2)
- 2015年2月 (2)
- 2014年11月 (1)
- 2014年10月 (1)
- 2014年9月 (1)
- 2014年8月 (1)
- 2014年7月 (4)
- 2014年6月 (2)
- 2014年5月 (6)
- 2014年4月 (2)
- 2014年3月 (1)
- 2014年2月 (5)
- 2014年1月 (4)
- 2013年12月 (3)
- 2013年11月 (7)
- 2013年10月 (10)
- 2013年9月 (7)
- 2013年8月 (15)
- 2013年7月 (19)
- 2013年6月 (1)