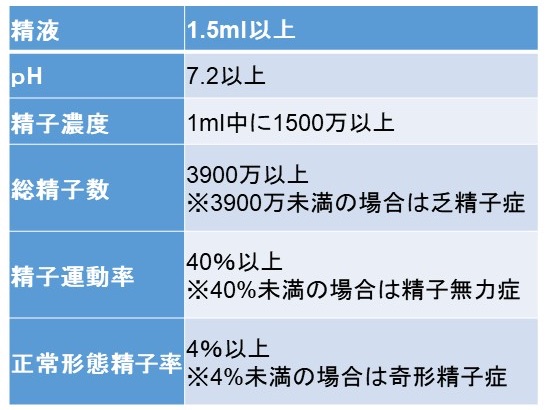
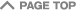精液検査(一般精液検査・ルーチーン精液検査)では、精液量(精液の容量)・精子運動率(運動している精子の割合)・正常形態精子率(染色して精子の頭部や尾部を顕微鏡で調べた、正常な形をしている精子の割合)が測定されます。
また、精子の運動を機械で解析して、精子の運動の直進性(まっすぐ進む精子の割合)や精子速度(精子が進み速度)を計測する場合もあります。
精液量が少ないと、精子濃度が少ないと、正常な精子の形が少ないと、自然妊娠が起こりにくいことが知られています。そこで、WHOは大規模調査をして基準値(目安の値)を提示しました(2010年)。
しかし、不妊カップルが増加している現在では、不妊治療法を選択する上で参考になる、もっと詳しい精子の「質」の検査法が求められています。
この代表が精子のDNA断片化率(DNA Fragmentation Index: DFI)です。
精子の究極の目的は、卵に受精して男性パートナーの遺伝情報であるDNAを運び込む事です。この、精子頭部にDNAは2本の鎖がらせん構造になって格納されています。2本の内の1本に傷がつくと遺伝情報は正確に伝えることが出来なくなってしまいます。
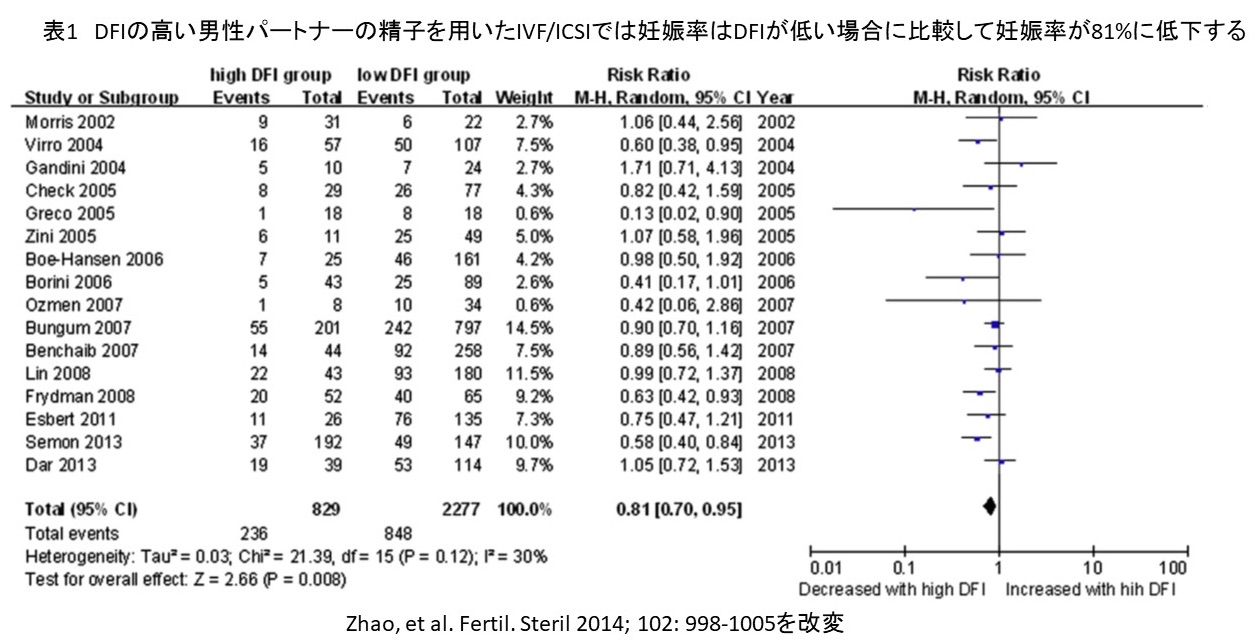
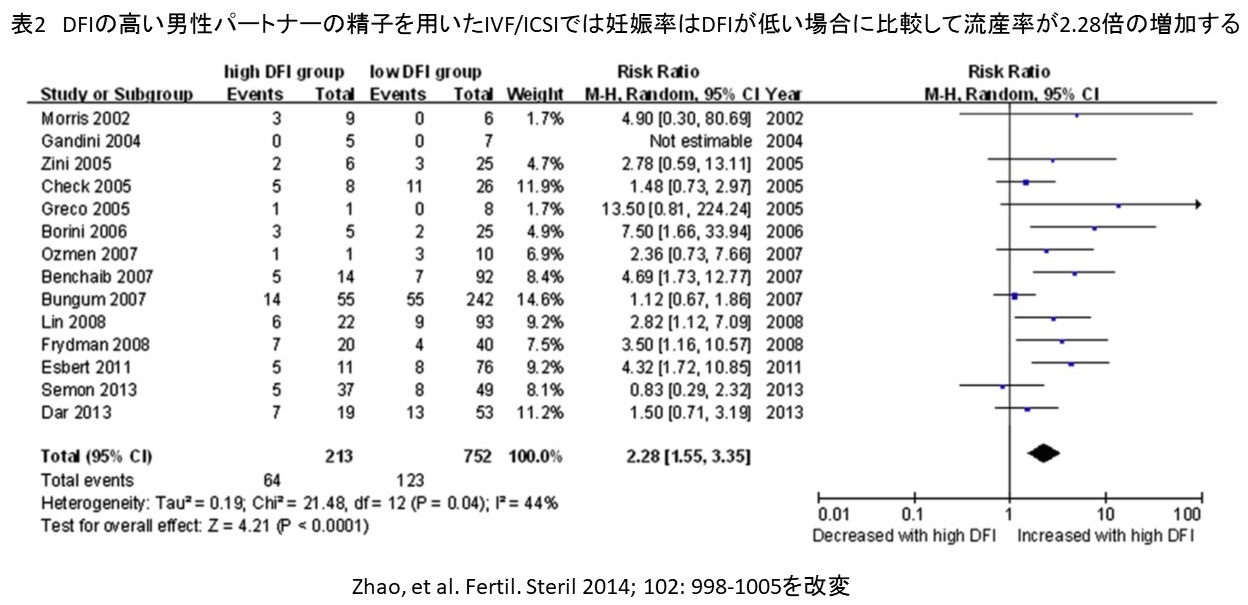
2014年に出されたレビューでも、DFIの高いパートナーの精子を用いた精子では、IVF/ICSI(体外受精)で妊娠率は低下して、流産率が上昇する事が明らかになりました(表1,2:画像をクリックすると拡大表示されます)。
一般精液検査のみではなく、もう一段進んだ精子の質の検査が重要だという事です。
このDNAに傷がついているかいないか(DNA断片化率)を調べる方法が、精子クロマチン構造試験(Sperm Chromatin Structure Assay: SCSA)と呼ばれている検査法です。
我々の施設(獨協医科大学越谷病院リプロダクションセンター)でも、たくさんの不妊症に悩むカップルで測定しています。原因不明不妊と言われている患者さんカップルのご相談をお待ちしています。