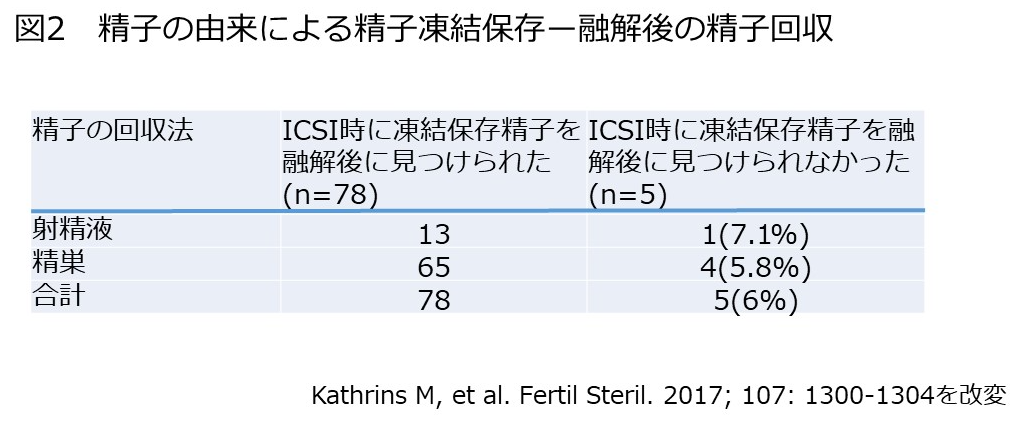
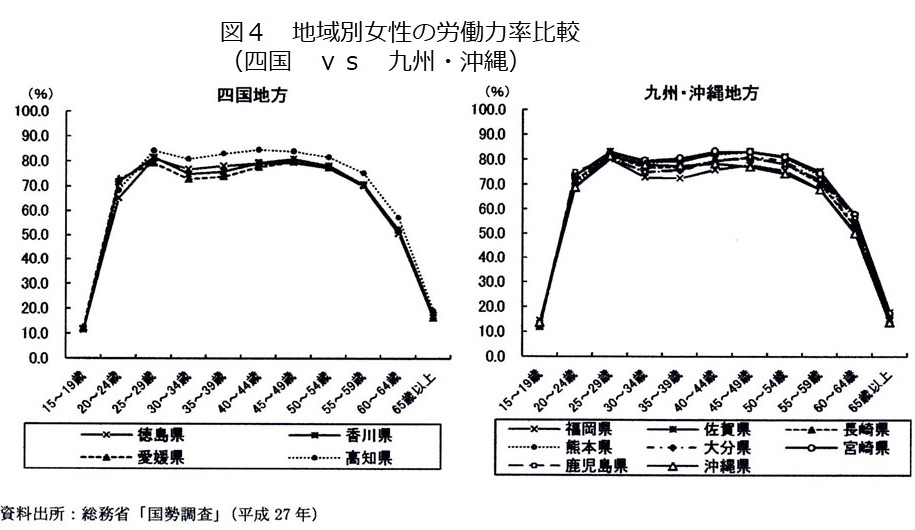
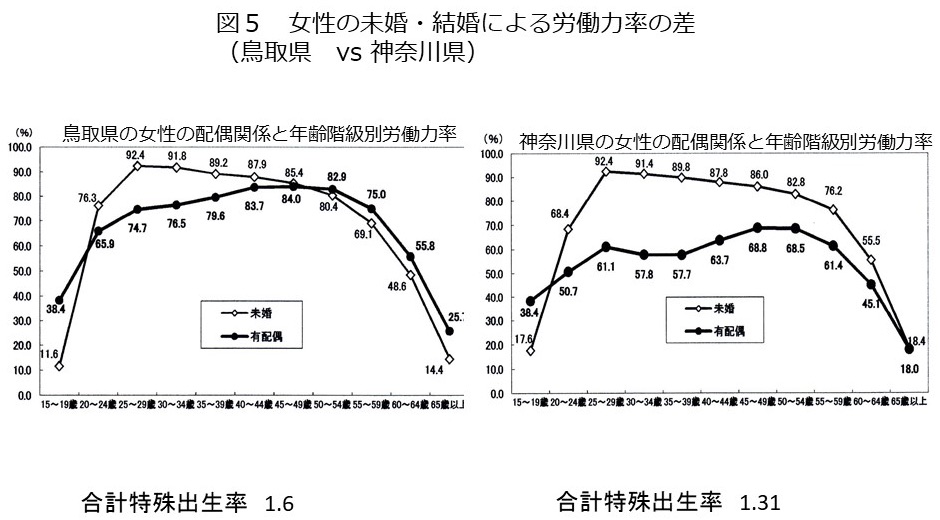
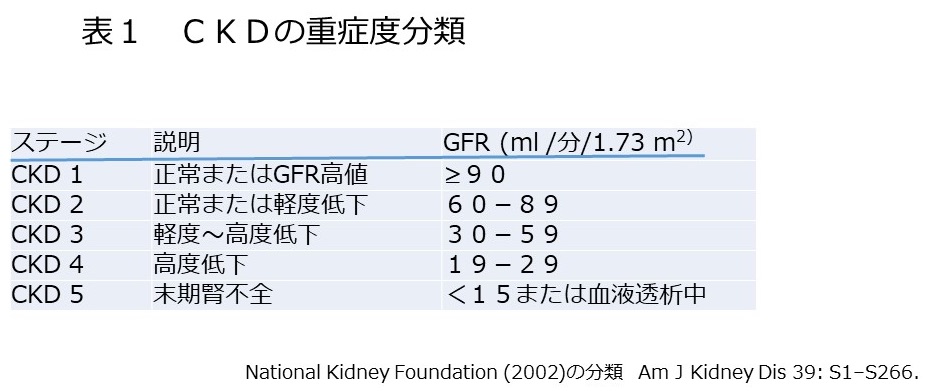
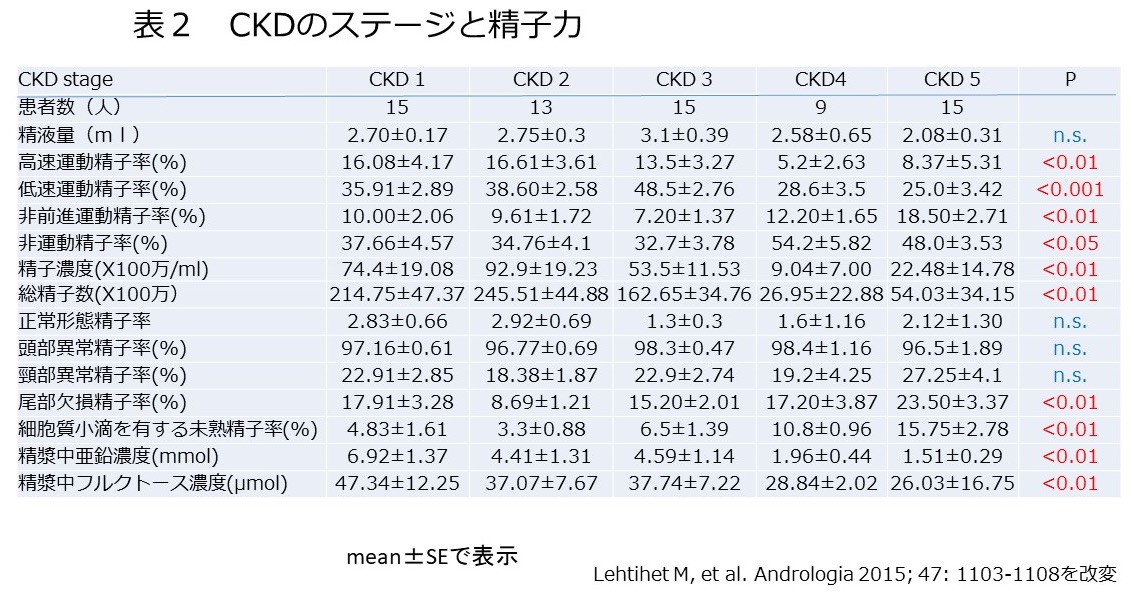
ポルトガルのリスボンで開催される第37回国際泌尿器科学会(SIU)で10月22日に小堀善友先生がシンポジウムで「家庭で出来る、スマホを用いた精液検査について」発表します。
Controversies in Urology | Role of Urologist vs. ICSI for an Infertile Couple
Chair: Craig Niederberger, United States
1415-1420 Introduction
Craig Niederberger, United States
1420-1440 They’ll Come to the Urologist First—Sperm Tests at Home
Yoshitomo Kobori, Japan
1440-1500 Who Needs ICSI? Where the Urologist Can Increase Sperm to IUI Range
Ohad Shoshany, Israel
1500-1520 Without the Urologist There Would Be No ICSI—The Dawn of Stimulation Protocols for Micro-TESE
Alayman Hussein, Egypt
1520-1540 Men Need Urologists—Bad Sperm Means Poor Male Health
Satur Lujan, Spain
1540-1545 Summary
Craig Niederberger, United States